Apnea del sueño
Actualización al 2020
La apnea del sueño es un trastorno en el que la respiración se interrumpe o se vuelve muy superficial, de manera repetida, mientras una persona duerme. Estas pausas en la respiración provocan una disminución o ausencia del flujo del aire, lo que genera despertares que interrumpen el sueño y afectan su calidad. Los episodios pueden durar pocos segundos o hasta minutos.
Se estima que la apnea del sueño afecta al 2% de la población infantil de entre 4 y 5 años, y al 5-15% de los adultos.
En Clínica Universidad de los Andes contamos con el Programa de Medicina del Sueño, cuyo objetivo es lograr un diagnóstico y tratamiento integral a los pacientes, desarrollando buenos hábitos del sueño que permitan un tratamiento más oportuno y adecuado.
Para lo anterior contamos con un equipo multidisciplinario de profesionales que actúan coordinadamente permitiendo un abordaje completo y eficiente de las diferentes patologías del sueño. También con un Laboratorio de Neurofisiología que permite realizar variados estudios del sueño en niños y en adultos.
¿Qué riesgos implica la apnea del sueño?
Es importante señalar que la apnea del sueño, especialmente la apnea obstructiva del sueño (AOS), se asocia con varios riesgos cerebrovasculares y cardiovasculares. Entre los más comunes podemos señalar:
- Hipertensión arterial: las personas con apnea del sueño tienden a desarrollar hipertensión debido a la repetida falta de oxígeno (hipoxia) y los aumentos repentinos en la presión arterial durante los episodios de apnea.
- Enfermedad coronaria: esto debido a que la apnea del sueño tiene efectos negativos sobre el corazón, incluido el aumento de la inflamación y el estrés oxidativo.
- Arritmias: debido a que las fluctuaciones en los niveles de oxígeno y el aumento de la presión arterial ejercen una presión adicional sobre el corazón.
- Ataque cerebrovascular (ACV): la falta de oxígeno recurrente puede dañar los vasos sanguíneos en el cerebro, y provocar una reducción en el flujo sanguíneo
- Deterioro cognitivo: la hipoxia intermitente que ocurre con la apnea del sueño también afecta la salud cerebral, lo que aumenta el riesgo de deterioro cognitivo, problemas de memoria y, a largo plazo, puede contribuir al desarrollo de enfermedades neurodegenerativas como el Alzheimer.
Tipos de apnea del sueño
- Apnea obstructiva del sueño (AOS): es la forma más común. Ocurre cuando los músculos de la garganta se relajan de manera excesiva y bloquean parcial o completamente las vías respiratorias. Esto provoca ronquidos fuertes y la sensación de asfixia o falta de aire durante el sueño. No obstante, es raro que se note esta sensación cuando se está durmiendo.
- Apnea central del sueño: es menos frecuente y ocurre cuando el cerebro no envía las señales adecuadas a los músculos que controlan la respiración. Esto no está relacionado con la obstrucción de las vías respiratorias, sino con un fallo en la señal respiratoria.
¿Cuáles son los factores de riesgo de desarrollar apnea del sueño?
Los factores de riesgo para desarrollar apnea del sueño varían según el tipo de apnea. Entre los más comunes podemos mencionar:
Factores de riesgo para la apnea obstructiva del sueño (AOS):
- Sobrepeso u obesidad: el exceso de peso, especialmente en la zona del cuello, puede aumentar la probabilidad de que las vías respiratorias se colapsen durante el sueño.
- Edad: esta condición es más común en adultos mayores, aunque puede ocurrir a cualquier edad.
- Sexo: los hombres tienen un mayor riesgo de desarrollar apnea del sueño que las mujeres. Sin embargo, el riesgo en mujeres aumenta después de la menopausia.
- Vías respiratorias estrechas: algunas personas nacen con vías respiratorias más pequeñas o tienen amígdalas o adenoides (y base de lengua) grandes que pueden obstruir el flujo de aire.
- Consumo de alcohol y sedantes: su ingesta puede relajar los músculos de la garganta y aumentar el riesgo de colapso de las vías respiratorias.
- Tabaquismo: fumar puede aumentar la inflamación y la retención de líquidos en las vías respiratorias.
- Congestión nasal: las personas que tienen dificultad para respirar por la nariz, ya sea por problemas anatómicos o alergias, tienen un mayor riesgo.
- Antecedentes familiares: la apnea del sueño puede tener un componente genético. Si otros miembros de la familia la padecen, el riesgo puede aumentar.
Factores de riesgo para la apnea central del sueño:
- Enfermedades cardiacas: la insuficiencia cardiaca congestiva u otras afecciones cardiacas pueden aumentar el riesgo.
- Ataque cerebrovascular (ACV): haber sufrido un accidente cerebrovascular puede afectar la capacidad del cerebro para regular la respiración durante el sueño.
- Edad avanzada: el riesgo de apnea central del sueño también aumenta con la edad.
- Uso de ciertos medicamentos: los fármacos que afectan el sistema nervioso central, como opioides, pueden aumentar el riesgo.
¿Cuáles son los síntomas de la apnea del sueño?
La manifestación de la apnea del sueño puede variar de persona a persona, ya que no todas presentan los mismos signos. Además, su presentación también depende de la severidad del trastorno y tipo de apnea.
Síntomas principales:
- Ronquidos fuertes: es uno de los síntomas más comunes, especialmente en la apnea obstructiva del sueño. Sin embargo, no todas las personas que roncan tienen apnea del sueño.
- Pausas en la respiración observadas por otros: las personas que duermen cerca del afectado pueden notar que la persona deja de respirar durante el sueño, seguido de resoplidos o jadeos.
- Despertares frecuentes con sensación de ahogo o falta de aire: las personas con apnea del sueño se despiertan bruscamente con la sensación de que no pueden respirar.
- Somnolencia diurna excesiva: debido a la fragmentación del sueño, las personas suelen sentirse extremadamente cansadas y somnolientas durante el día, lo que puede afectar su capacidad para concentrarse y realizar actividades cotidianas.
- Dolores de cabeza matutinos: se dan especialmente al despertar, debido a la falta de oxígeno durante la noche.
- Despertar con la boca seca o dolor de garganta: esto puede ocurrir debido a la respiración por la boca durante la noche.
- Insomnio o sueño poco reparador: a pesar de dormir muchas horas, las personas con apnea del sueño suelen sentir que su descanso no fue suficiente.
Síntomas adicionales:
- Problemas de concentración o memoria: la falta de un sueño adecuado puede afectar la capacidad cognitiva.
- Irritabilidad o cambios de humor: la fatiga constante puede llevar a un estado de ánimo irritable o depresivo.
- Dificultad para mantenerse despierto mientras se está inactivo: esto es cuando se está leyendo, viendo la televisión o incluso conduciendo.
¿Cómo se puede prevenir?
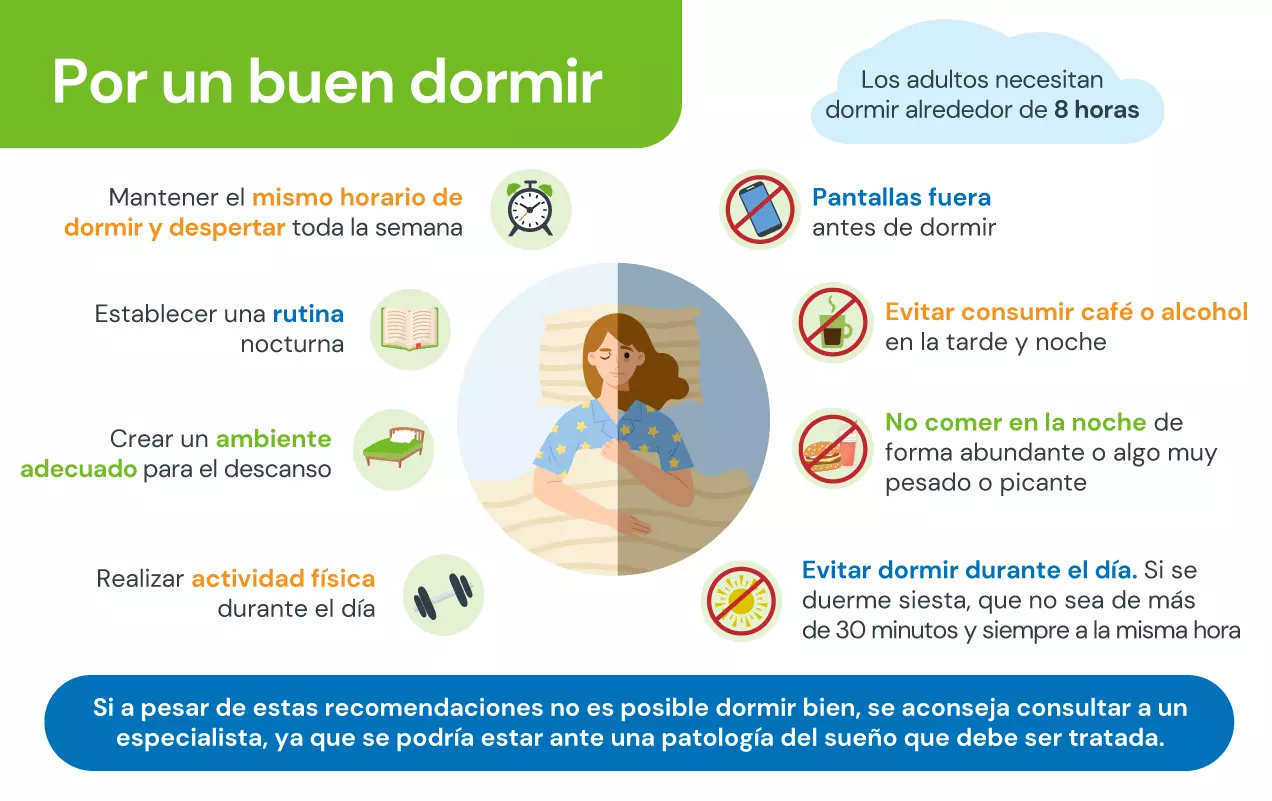
Prevenir la apnea del sueño, especialmente la apnea obstructiva del sueño (AOS), implica llevar un estilo de vida saludable y adoptar hábitos que reduzcan los factores de riesgo. Algunas medidas preventivas corresponden a:
- Mantener un peso saludable: perder peso puede reducir significativamente los episodios de apnea o incluso eliminarlos en algunos casos.
- Hacer ejercicio regularmente: la actividad física puede ayudar a mejorar la calidad del sueño, reducir el estrés y controlar el peso. El ejercicio regular también fortalece los músculos respiratorios y reduce el riesgo de apnea.
- Dormir de lado: esta práctica puede ayudar a mantener las vías respiratorias abiertas; dormir boca arriba puede hacer que la lengua y el paladar blando se desplacen hacia atrás, y bloquear las vías respiratorias.
- Evitar el alcohol y los sedantes: estos productos relajan los músculos de la garganta, lo que puede aumentar el riesgo de colapso de las vías respiratorias.
- Dejar de fumar: el tabaquismo aumenta la inflamación y retención de líquidos en las vías respiratorias superiores, lo que puede empeorar la apnea del sueño.
- Mantener una buena higiene del sueño: esto es seguir una rutina regular de sueño, dormir las horas recomendadas (generalmente entre 7 y 9 horas por noche) y crear un ambiente propicio para descansar puede mejorar la calidad del sueño. Se sugiere evitar el uso de pantallas en las horas previas a irse a dormir.
- Tratar problemas de congestión nasal: mantener las vías respiratorias despejadas mediante tratamientos adecuados, como el uso de aerosoles nasales o antihistamínicos.
- Evitar comidas pesadas antes de dormir: especialmente aquellas ricas en grasas o azúcares pueden afectar la calidad del sueño y empeorar los síntomas de apnea del sueño.
Si bien algunos factores de riesgo no se pueden modificar, como la edad o la genética, llevar un estilo de vida saludable puede ayudar a prevenir o reducir la gravedad de la apnea del sueño.
¿Cómo se diagnostica?
El diagnóstico de la apnea del sueño implica una evaluación detallada que incluye tanto consulta médica y exámenes complementarios.
- Consulta médica: el especialista indaga acerca de los síntomas como ronquidos, despertares nocturnos y calidad del sueño; también averigua sobre antecedentes familiares y factores de riesgo. Además, durante la consulta realiza un examen físico para evaluar la garganta, el cuello y la nariz para detectar posibles obstrucciones en las vías respiratorias.
- Polisomnografía: es el método más completo y se realiza en un laboratorio especializado. Durante la noche, los pacientes son monitoreados mientras duermen. Los sensores registran varias funciones corporales como actividad cerebral, oxígeno en la sangre, ritmo cardiaco, movimiento de cuerpo y piernas, actividad muscular, flujo de aire y esfuerzo respiratorio.
- Electrocardiograma (ECG): para detectar problemas cardiacos.
- Ecocardiograma: para evaluar la función cardiaca.
- Análisis de gases en sangre arterial: para verificar la cantidad de oxígeno y dióxido de carbono en la sangre.
¿Cuál es el tratamiento?
El tratamiento de la apnea del sueño depende de la gravedad del trastorno, el tipo de apnea (obstructiva o central) y las características individuales del paciente. No obstante, el objetivo principal es mantener las vías respiratorias abiertas durante el sueño y mejorar la calidad del descanso.
Algunas alternativas de tratamiento son:
- Cambios en el estilo de vida: esto incluye mantener un peso saludable, evitar alcohol y sedantes, dormir de lado y dejar de fumar.
- Dispositivos de presión positiva en las vías respiratorias (CPAP): es el tratamiento más común y efectivo para la apnea obstructiva del sueño moderada a grave. Un dispositivo CPAP mantiene las vías respiratorias abiertas al enviar un flujo continuo de aire a través de una mascarilla que se usa durante el sueño.
- BiPAP (presión positiva binivel): a veces se usa en personas que no toleran bien el CPAP. El BiPAP proporciona dos niveles diferentes de presión de aire: una más alta durante la inhalación y una más baja durante la exhalación.
- APAP (presión positiva automática en las vías respiratorias): ajusta automáticamente la presión de aire según las necesidades del paciente durante la noche.
- Dispositivos bucales (aparatos orales): estos dispositivos se usan para mantener las vías respiratorias abiertas. Se colocan en la boca durante la noche y funcionan reposicionando la mandíbula inferior o la lengua hacia delante.
- Dispositivos de avance mandibular (DAM): estos dispositivos son útiles para personas con apnea del sueño leve o moderada y que no toleran el CPAP. Suelen ser diseñados por un odontólogo especializado en trastornos del sueño. El más frecuente es el DAM.
- Cirugía: el tratamiento quirúrgico puede contemplar la eliminación del tejido en la parte posterior de la garganta (uvulopalatofaringoplastia); cirugías de corrección del tabique nasal o de eliminación de pólipos; cirugía de avance mandibular, cirugía de reducción de la base de lengua que incluye la cirugía robótica de base de lengua, entre otras.
- Medicamentos: en algunos casos de apnea central, se pueden recetar medicamentos como la acetazolamida para ayudar a estimular la respiración.
- Oxigenoterapia: en casos de apnea central o cuando hay niveles bajos de oxígeno en la sangre, la oxigenoterapia durante la noche puede ser útil. Aunque no trata la causa subyacente de la apnea, ayuda a mejorar los niveles de oxígeno.
- Terapia cognitivo-conductual: se sugiere especialmente cuando hay problemas relacionados con el insomnio o la ansiedad que afectan el sueño.
- Terapia miofuncional: con el objetivo de prevenir y rehabilitar las disfunciones o desequilibrios de los músculos orofaciales
El tratamiento adecuado puede mejorar significativamente la calidad del sueño y reducir los riesgos de complicaciones a largo plazo, como enfermedades cardiacas, hipertensión y problemas de concentración.
¿Qué esperar del tratamiento?
El tratamiento de la apnea del sueño puede generar mejoras notables en la calidad de vida y reducir los riesgos asociados con el trastorno. Entre las expectativas más comunes están:
- Tener un sueño más reparador: una vez que las vías respiratorias se mantienen abiertas y el flujo de aire no se interrumpe, el sueño será más profundo y continuo.
- Reducir la somnolencia diurna: esto se traduce en un mejor rendimiento en las actividades diarias, más energía y mayor concentración.
- Disminuir riesgos de salud a largo plazo: el tratamiento efectivo de la apnea del sueño puede reducir o prevenir varias complicaciones de salud asociadas como enfermedades cardiacas, hipertensión, ACV y diabetes.
- Reducir los ronquidos: esto no solo mejora la calidad del sueño de la persona afectada, sino también la de su pareja o compañeros de dormitorio.
¿Dónde lo tratamos?
Programa de Medicina del Sueño
El principal objetivo del Programa de Medicina del Sueño es lograr un diagnóstico y tratamiento integral a los pacientes, desarrollando buenos hábitos del sueño que permitan un tratamiento más oportuno y adecuado.
Para lo anterior contamos con un equipo multidisciplinario de profesionales que actúan coordinadamente permitiendo un abordaje completo y eficiente de las diferentes patologías del sueño.
También tenemos un Laboratorio de Neurofisiología que permite realizar variados estudios del sueño en niños y en adultos.
Equipo médico








Dra. Claudia Astudillo Maggio
Pediatría General - Enfermedades Respiratorias Pediátricas - Endoscopía Respiratoria Pediátrica
Ver perfil



Dra. María Emilia Barros Becker
Cirugía y Traumatología Buco Maxilofacial - Malformaciones y fisuras faciales - Apnea del sueño - Reconstrucción ósea de los maxilares
Ver perfil





 Reserva de hora
Reserva de hora